Un ictus cambió la vida de Joana Valentín, de 63 años, el pasado abril. Llegó sin avisar: un coágulo de sangre obstruyó una arteria de su cerebro e interrumpió de golpe el flujo sanguíneo. La falta de oxígeno ahogó y dañó a una parte de sus neuronas.
Valentín estaba en un tanatorio cuando ocurrió el accidente. Afortunadamente, en menos de una hora ya estaba en el Hospital Clínic de Barcelona, donde le inyectaron un fármaco para disolver el coágulo, el tratamiento más común. No obstante, éste no funciona siempre; se calcula que el 40% de los ictus se debe a obstrucciones de grandes arterias del cerebro, y en estos casos la terapia farmacológica falla entre un 75% y un 80% de las veces.
Reabrir las arterias
Hace poco más de un año, los resultados de un estudio coordinado por Antoni Dávalos, director clínico del área de neurociencias del Hospital Germans Trias i Pujol de Badalona, permitieron instaurar en cuatro grandes hospitales de Catalunya una nueva técnica para tratar a los enfermos que tienen pocas posibilidades con el tratamiento farmacológico. Consiste en extraer mediante un catéter los coágulos de sangre de las grandes arterias, de forma que vuelva el flujo sanguíneo, y permite salvar al doble de estos pacientes.
Un 20% de los pacientes sufren el ictus mientras duermen – ANTONI DÁVALOS
El tratamiento recibe el nombre de trombectomía. “Hemos demostrado que la trombectomía mejora significativamente la calidad de vida y la capacidad mental de estos enfermos”, declara Dávalos. Con todo, sigue sin ser cien por cien eficaz. “Ahora estamos investigando cómo podemos saber si un enfermo responderá bien o no a la desobstrucción de las arterias, mediante resonancias magnéticas del cerebro y otras técnicas de imagen. Muchas veces la lesión cerebral ya se ha instaurado cuando nos llega el paciente, y no mejora por mucho que volvamos a abrir las arterias”, explica el médico e investigador.
Por ahora, los investigadores han demostrado que la trombectomía funciona mientras se aplique en las siguientes siete horas después de haber sufrido el infarto cerebral. “El tiempo es crítico”, recalca Joan Montaner, coordinador del área de neurociencia del Vall d’Hebron Institut de Recerca (VHIR). Actuar en las primeras horas es fundamental para minimizar los daños en el cerebro.
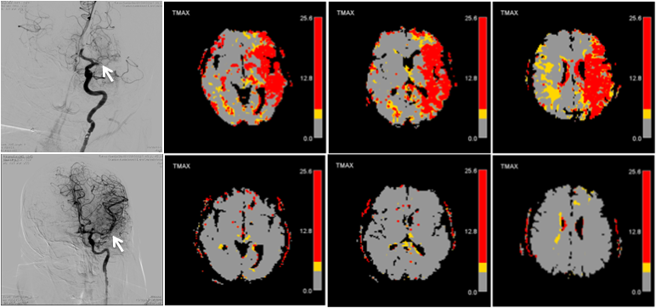
Sin embargo, algunos pacientes, alrededor de un 20%, sufren el ictus mientras duermen, y “no es doloroso, así que sólo lo notan cuando se despiertan”, señala Dávalos. En estos casos, no se les aplica ningún tratamiento para reabrir sus arterias, ya que lo más probable es que el daño ya sea irremediable. Aun así, el equipo del Hospital Germans Trias está investigando si la trombectomía podría ser eficaz más allá de las siete horas, de forma que pudiera ayudar también a estos enfermos.
Proteger el cerebro
Abrir las arterias a tiempo salva muchas vidas. Pero el cerebro continúa sufriendo daños incluso una vez se ha recuperado el flujo sanguíneo. “El estrés oxidativo es uno de los mecanismos más importantes en la muerte cerebral cuando no hay riego suficiente”, explica Ángel Chamorro, director de la unidad de ictus del Hospital Clínic. “La falta de aporte energético hace que las neuronas generen radicales libres”, añade. Estos radicales libres son sustancias tóxicas para las células nerviosas. Paradójicamente, la falta de oxígeno hace que se oxiden sus componentes y que acaben muriendo. Pese a que restaurar el riego sanguíneo lo antes posible es esencial para la recuperación de los pacientes, la súbita reoxigenación del cerebro no hace sino empeorar la situación momentáneamente, ya que genera más radicales libres.
El estrés oxidativo es uno de los mecanismos más importantes en la muerte cerebral – ÁNGEL CHAMORRO
Entender este proceso puede ser clave para proteger el cerebro de los daños del ictus. “En nuestro grupo observamos que los pacientes con altos niveles de ácido úrico en sangre tenían un mejor pronóstico”. El ácido úrico es un producto que nuestro cuerpo genera de forma natural al degradar componentes del ADN. Su exceso se asocia con diabetes y enfermedades del riñón, pero a la vez es un potente antioxidante que elimina radicales libres, tal y como relata Chamorro.
El grupo del médico investigador ha obtenido resultados “extremadamente prometedores” en un ensayo clínico de segunda fase con 421 pacientes con ictus, en el que se administró ácido úrico en el momento de reabrir las arterias. “Ahora estamos buscando financiacióndebajo de las piedras para poder empezar la tercera fase de ensayo”, la que permitirá demostrar si el fármaco funciona y si debe ser aprobado por las autoridades, declara Chamorro. El médico explica que su equipo necesita tres millones de euros, una cifra muy por debajo de la media de 1.200 millones necesarios habitualmente para que un medicamento llegue al mercado.
Según los resultados del estudio liderado por Chamorro, el ácido úrico podría ser particularmente beneficioso para los pacientes tratados con trombectomía, ya que esta técnica es muy eficaz recanalizando las arterias. “En estos pacientes, el ácido úrico multiplica por seis la probabilidad de tener una recuperación completa a los tres meses”, afirma el investigador.
¿Qué sucede después de un ictus?
Cuando a Joana Valentín le reabrieron las arterias, pensó que todo se había solucionado. “Durante el ataque no podía mover el brazo derecho, pero en cuanto me quitaron el cóagulo en el hospital recuperé la movilidad. Le dije al médico que me podía mandar a casa, y él me contestó que mañana sería otro día”, narra Valentín. Al día siguiente, su brazo volvió a quedar inerte. “Tenía tacto, pero no podía moverlo en absoluto”. A pesar de lo poco que tardaron en tratarla, el daño ya estaba hecho.
Alrededor de un 50% de los pacientes desarrollan depresión – ESTHER DUARTE
La pérdida de la movilidad de los brazos o las piernas es una de las consecuencias más habituales del ictus. “También puede afectar a otros músculos, a la vista, y a las funciones cognitivas y emocionales”, declara Esther Duarte, que es responsable de la sección de rehabilitación del Parc de Salut Mar de Barcelona, y trató personalmente a Valentín. “Las secuelas hacen que los pacientes se vuelvan dependientes de otras personas”, añade Josep Medina, jefe de rehabilitación funcional del Institut Guttmann de Badalona. “Eso les provoca trastornos psicológicos, hace que estén desanimados o tristes por la incertidumbre de su futuro”, agrega. “Alrededor de un 50% de los pacientes desarrollan depresión”, subraya Duarte.
“Curiosamente, yo no me lo tomé mal. En ningún momento me asusté”, recuerda Valentín. “Me concentré en salir adelante. Lo más duro fue ver a otros enfermos, que sabían que nunca volverían a andar, o que no podían entender ni contestar a sus seres queridos. Lo peor es que esto”, relata señalándose la cabeza, “siga funcionando bien y seas consciente de todo”.
Un regreso cuesta arriba
Tras el ictus, sólo hay un camino de vuelta, y es de subida. “La rehabilitación suele durar entre tres y cinco meses”, explica Medina. “El objetivo es conseguir el nivel de independencia más alto posible para lograr la reinserción social de los pacientes”.
Valentín es técnica de laboratorio. Es zurda, y el ictus le inutilizó el brazo derecho, pero para su trabajo necesita sus dos manos funcionales. También las necesita para tareas tan sencillas como ducharse, hacerse la comida o tender la ropa. “La doctora Duarte me dijo que perdería el 25% de funcionalidad en mi brazo. Pero para mí, que no podía moverlo nada, eso significaba ganar el 75%”. Valentín se entregó totalmente a la rehabilitación, e incluso participó en ensayos con nuevas tecnologías. Entre ellas, la terapia con instrumentos musicales – “aunque yo debía de ser del grupo control, porque no toqué ninguno”, aclara – o la realidad virtual, con un sistema experimental desarrollado por la Universitat Pompeu Fabra.
“Estas tecnologías hacen que entrenar durante la rehabilitación sea más divertido”, remarca Duarte. Un punto importante si se tiene en cuenta el enorme esfuerzo que supone para los enfermos. “Los resultados apuntan a que los pacientes que las utilizan mejoran más”.

En el Institut Guttmann también utilizan la ingeniería y la informática para mejorar la recuperación de los pacientes, pero de un modo distinto. Entre sus líneas en investigación se encuentran exoesqueletos robóticospara ayudar a los pacientes a volver a caminar. De todos modos, “en estos momentos los robots todavía no suponen una gran mejoría respecto a las terapias convencionales”, señala Medina, “ya que la tecnología todavía no está al 100%”. El médico también destaca la importancia de los implantes neuronales para recuperar funciones perdidas. “Estamos probando electrodos implantados en los nervios para controlar los esfínteres y que los pacientes puedan hacer algo tan simple como vaciar su vejiga cuando crean que esté llena; eso les da mucha independencia”.
Valentín se emociona al hablar sobre el trabajo del personal sanitario que la ayudó durante la rehabilitación. “Están haciendo un trabajo increíble con unos recursos mínimos”. Tras cinco meses de duros ejercicios, ha recuperado casi del todo la movilidad de su brazo. “Me he esforzado mucho”, afirma. “Pero cada pequeño logro, que podía parecer insignificante, para mí era un éxito enorme, y eso me daba fuerzas”, relata mientras muestra un diario en su móvil en el que iba apuntando sus avances. También la ayudó el apoyo de sus familiares y amigos. “Cada día tenía gente conmigo”.
Cómo evitar el ictus
Valentín no deja de afirmar que tuvo mucha suerte. “No tengo la sensación de haber sufrido una enfermedad tan grave como realmente es”. La mejor opción ante el ictus, dada la gravedad de la enfermedad, sería prevenirlo.

Eso es precisamente lo que está intentando el equipo dirigido por Jaume Roquer, responsable del área de neurología del Hospital del Mar. “Investigamos los factores de riesgo del ictus, que nos permitan saber cómo se produce e identificar las personas en riesgo para prevenirlo”, declara. Entre estos factores se encuentran la hipertensión, el tabaquismo, la diabetes, la arritmia, el sobrepeso, la dieta, la contaminación ambiental y los cambios de presión atmosférica.
Más del 50% de los ictus podrían evitarse si se pudieran controlar los factores de riesgo – JAUME ROQUER
En concreto, Roquer está investigando biomarcadores, parámetros o componentes sanguíneos que se puedan medir fácilmente y que permitan detectar rápidamente qué personas tienen más probabilidades de desarrollar un ictus. También está estudiando el papel de la genética en este proceso; su grupo ha descubierto que el ADN de las personas que han tenido ictus está más envejecido de lo normal. Es lo que llaman edad biológica, en contraposición a la edad cronológica, que es la que contamos en años desde que nacemos. “El impacto de los factores de riesgo ambientales en la edad biológica es muy importante”, remarca. De hecho, afirma que más del 50% de los ictus podrían evitarse si se pudieran controlar los factores de riesgo.
Señales de alerta
A Valentín el ictus le llegó por sorpresa, pero no siempre es así. En algunas personas, mucho antes de que se desarrolle un coágulo de tamaño suficiente para taponar una gran arteria, pueden aparecer trombos más pequeños que provocan infartos muy pequeños en el cerebro. Es lo que se conoce infarto silente, y como tal apenas da síntomas.
“Son una epidemia”, afirma Montaner, del VHIR. “Pensamos que hay muchísimos sin detectar. En personas de edad media, alrededor de los 60 años, con algún factor de riesgo como la hipertensión hemos encontrado infartos silentes en un 10%”. Y el problema no es sólo que son una señal de que más adelante podría llegar un ictus de verdad: aunque los síntomas sean muy sutiles, también pueden provocar problemas de memoria y de ejecución, según Montaner. El equipo del médico busca también biomarcadores del ictus silente para poder detectarlo en análisis a gran escala en la población, “como con las mamografías en el cáncer de mama”, compara.
Si el ictus transitorio no se trata, hay un riesgo muy alto de desarrollar un ictus establecido en los próximos días – FRANCESC PURROY
Otro de los avisos que da esta enfermedad es el ictus transitorio, una forma en la que los síntomas duran muy poco tiempo, normalmente minutos. “Si no se trata, hay un riesgo muy alto de desarrollar un ictus establecido en los próximos días”, declara Francesc Purroy, neurólogo del Hospital Arnau de Vilanova de Lleida y presidente de la Sociedad Catalana de Neurología. “Estimamos que uno de cada cinco pacientes que ingresan por ictus han tenido uno transitorio anteriormente”.
Al igual que la forma más grave, también puede provocar alteraciones cognitivas: un 80% de los enfermos con ictus transitorio que ha estudiado el grupo de Purroy tiene algún tipo de alteración – las más frecuentes, de movilidad, de memoria o de capacidad de atención.
La investigación de Purroy se centra en encontrar signos en las pruebas diagnósticas que permitan descubrir qué pacientes sufrirán un ictus completo después del transitorio, ya sea tanto mediante técnicas de neuroimagen como a través de biomarcadores.
El problema de un tratamiento preventivo
El ictus isquémico, que es el que surge cuando se obstruyen las arterias, no es el único. En algunos casos, en lugar de taparse, éstas se rompen, lo que provoca hemorragias que también pueden dañar el cerebro y provocar secuelas similares. “Los ictus hemorrágicos son un 20% del total”, señala Joan Martí-Fàbregas, responsable de la unidad de ictus del servicio de neurología del Hospital de la Santa Creu y Sant Pau.
Los ictus hemorrágicos son un 20% del total – JOAN MARTÍ-FÀBREGAS
Una de las causas de las hemorragias cerebrales son los fármacos anticoagulantes, como el Sintrom, un medicamento que se utiliza menos de lo recomendado por temor a sus efectos secundarios. “Una de cada cien personas lo toman; se usa por ejemplo para prevenir recurrencias en pacientes que hayan tenido un ictus isquémico causado por arritmias u otros problemas cardíacos”, explica Martí-Fàbregas. El médico lidera un equipo que investiga qué pacientes en tratamiento con Sintrom tienen riesgo de sufrir una hemorragia cerebral, a partir de datos de neuroimagen. “El estudio involucra a 1.000 pacientes y 35 hospitales, y terminará en 2017”, anuncia.
Perspectivas de futuro
Valentín aún no se ha recuperado del todo. Explica que todavía se pone nerviosa al salir a la calle. “No estoy cómoda con los espacios grandes. Me siento desprotegida. Y el frío y el calor me afectan mucho”, relata encogida incluso en el interior caldeado de una cafetería. “Aunque por fuera parece que estés bien, por dentro no lo estás. Pero tengo muchas ganas de acabar con esto y volver al trabajo”, proclama.
Vamos a seguir teniendo muchos ictus – ÁNGEL CHAMORRO
“Ya que la población está envejeciendo, vamos a seguir teniendo muchos ictus, aunque la población lleve una vida más saludable”, declara Chamorro. “No creo que el ictus deje de ser un problema grave”, coincide Dávalos. Pero ambos confían en que los nuevos avances consigan mitigar la gravedad de la enfermedad, y que a largo plazo se logre minimizar su coste sociosanitario y personal. Esos avances podrían permitir que en el futuro más casos acaben con un final relativamente feliz, como el de Joana Valentín.
El ictus en cifras
En Catalunya, cada año hay 13.000 nuevos ictus y 3800 muertes por la enfermedad. Se trata de la primera causa de muerte en mujeres y la tercera en hombres. En 2015, había 83.522 personas con antecedentes de ictus; alrededor de un 50% de ellos con algún grado de discapacidad. El coste de la factura sanitaria en 2015 a causa del ictus en Catalunya fue de 786 millones de euros.
FUENTE: SONIA ABILLEIRA/ AGÈNCIA DE QUALITAT I AVALUACIÓ SANITÀRIES DE CATALUNYA (AQUAS)

